Zánět zvukovodu dokáže potrápit každého. Nepříjemné svědění, bolest nebo tlak v uchu není nic, s čím by se žilo snadno. Víte, kdy stačí domácí péče a kdy už je čas zajít k lékaři? A jak si zajistit, aby se už nikdy neopakoval? Přečtěte si vše, co potřebujete o bolestivém plaveckém uchu znát.
|
|
Co je zánět zvukovodu?
Zánět vnějšího zvukovodu, známý také jako plavecké ucho nebo odborně otitis externa, je infekce nebo zánět kůže v zevním zvukovodu, tedy úzkém kanálku, který spojuje ušní boltec s bubínkem. V tomto prostoru totiž se mohou snadno množit bakterie nebo plísně – zvlášť když je ucho dlouho vlhké nebo mechanicky poškozené.
Jde o velmi časté onemocnění, které postihuje děti i dospělé – a i když bývá bolestivý, dá se snadno léčit, pokud ho zachytíte včas.
Rozdíl mezi zánětem zvukovodu a středního ucha
Zánět středního ucha postihuje prostor za bubínkem, tedy vnitřní část ucha, kde se často hromadí tekutina a tlak.
Naopak zánět zevního zvukovodu zasahuje část ucha před bubínkem – tedy místo, které si běžně čistíme nebo které bývá po koupání vlhké.
Rozdíl poznáte i podle příznaků. U zánětu zvukovodu bývá typické svědění, zarudnutí a bolest při dotyku ucha nebo při žvýkání, zatímco zánět středního ucha se ozývá spíše tlakem uvnitř hlavy a dočasným zhoršením sluchu.
Pokud si nejste jistí, odkud bolest přichází, je nejlepší nechat se vyšetřit – váš praktický lékař MOJE AMBULANCE přesně určí, o jaký typ zánětu jde, a navrhne vhodnou léčbu.

Zánět zvukovodu: Příčiny
Nejčastější důvod vzniku zánětu zvukovodu bývá voda, která se po koupání zadrží v uchu a vytvoří vlhké prostředí – ideální pro množení bakterií (Jackson & Geer, 2023). Právě bakterie stojí za většinou případů infekce (nejčastěji Pseudomonas aeruginosa a Staphylococcus aureus) (Jackson & Geer, 2023), ale u některých lidí vzniká plísňová infekce (otomycosis), kterou způsobují houby Aspergillus nebo Candida (Walsh & Hanson, 2023).
I proto se v drtivé většině případů setkáte se zánětem zvukovodu po koupání. Mezi další rizikové faktory ale patří:
-
mechanické poranění při čištění uší,
-
používání sluchátek nebo naslouchátek,
-
kožní onemocnění jako ekzém nebo lupénka,
-
cukrovka a oslabená imunita,
-
alergie, chemické dráždění (šampony, barvy na vlasy),
-
nedostatek ušního mazu, který má přirozenou ochrannou funkci,
-
a v případě plísňové infekce také pobyt v tropickém klimatu nebo po dlouhodobém užívání antibiotik.
(Jackson & Geer, 2023; Walsh & Hanson, 2023; Bojanović et al., 2023; Lipska et al., 2024).
„U zánětu zvukovodu vidíme nejčastěji kombinaci vlhkosti a podráždění kůže, které naruší její přirozenou ochrannou bariéru. Pacienti často sami přiznávají, že si uši čistí příliš intenzivně nebo jim po koupání zůstává v uchu voda. Právě tato zdánlivě drobná rutina bývá spouštěčem bolesti,“ vysvětluje MUDr. Jan Pataky, praktický lékař MOJE AMBULANCE. „Pokud se potíže do dvou dnů nezlepší, je vždy lepší přijít na vyšetření – včasná léčba zabrání rozvoji komplikací a výrazně urychlí úlevu.“
Zánět zvukovodu: Příznaky aneb Jak se zánět projevuje
Typickými příznaky jsou bolest ucha (otalgie), svědění, pocit tlaku v uchu, otok vstupu do zvukovodu, zarudnutí, výtok (čirý, žlutý nebo hnisavý) zalehlé ucho a mírné zhoršení sluchu (Jackson & Geer, 2023).
Pokud se zánět rozvine, bolest se často zhoršuje v noci a může se šířit až do čelisti. V pokročilých případech se může objevit i horečka. Zánět zvukovodu však může mít různý průběh – a podle něj rozlišujeme několik forem (Wiegand et al., 2019):
-
Akutní zánět zvukovodu – nejběžnější forma, která trvá několik dní až týdnů.
-
Chronický zánět zvukovodu – trvá déle než tři měsíce a často souvisí s kožními onemocněními.
-
Maligní (nekrotizující) zánět zvukovodu – závažná, invazivní forma, která ohrožuje zejména diabetiky a seniorní pacienty

Proč vzniká opakující se zánět zvukovodu?
U opakovaných zánětů bývá problém někde hlouběji – například v kožních potížích nebo ve zvycích při čištění uší. Dlouhodobé zlepšení nastane až ve chvíli, kdy odstraníme příčinu (Wiegand et al., 2019; Lipska et al., 2024).
Dlouhodobé nebo opakující se potíže se častěji vyskytují u pacientů s cukrovkou, oslabenou imunitou nebo při postižených hlavových nervech (Arsovic et al., 2020).
Zánět zvukovodu: Jak dlouho trvá?
Jak se zánět zvukovodu diagnostikuje
Lékař (praktický nebo ORL specialista) vyšetří ucho pomocí otoskopu. Podle vzhledu zvukovodu a výtoku pozná, zda jde o bakteriální zánět, plísňovou infekci, nebo mechanické podráždění.
V případě podezření na komplikace může doporučit i mikrobiologické vyšetření nebo výtěr z ucha.
V MOJE AMBULANCE máme k dispozici moderní vybavení, které umožňuje přesnou diagnostiku a sledování průběhu léčby.
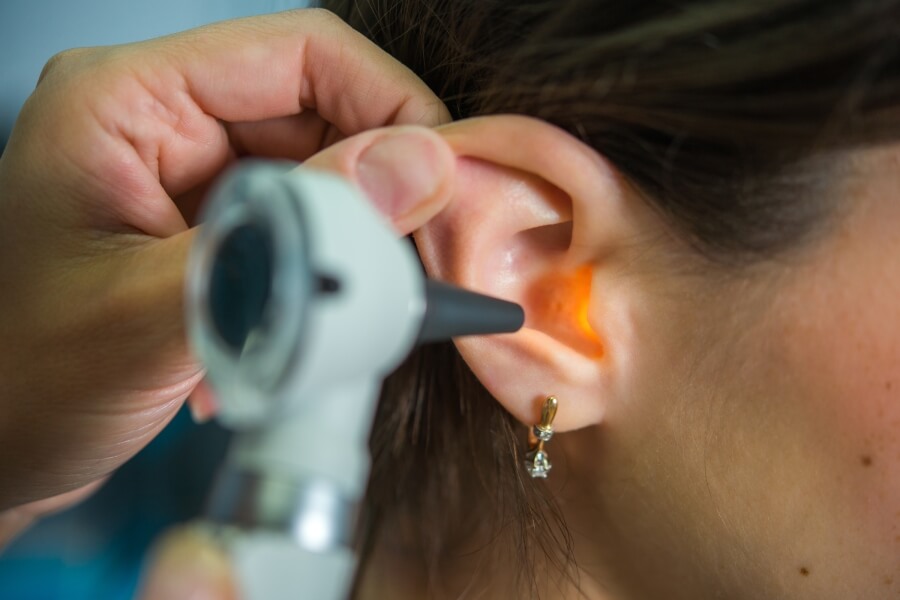
Zánět zvukovodu: Léčba
Domácí léčba zánětu zvukovodu aneb Jak léčit zánět zvukovodu doma bezpečně
Při mírných potížích můžete ucho nechat v klidu a suchu. Pomáhá i přiložení suchého teplého obkladu a běžná analgetika (např. ibuprofen). Vyhněte se ale jakémukoli čištění ucha nebo kapání domácích směsí.
I když se často hledají nejrůznější babské rady na zánět zvukovodu, tyto metody nedoporučujeme. Kapání olivového oleje nebo česnekové šťávy jen podráždí kůži a infekci zhorší.
Místo toho dbejte na klid, suché ucho a odbornou léčbu a pokud se bolest do 2 dnů nezlepší, vyhledejte lékaře.
Co na zánět zvukovodu pravděpodobně předepíše lékař
Nejlépe fungují lokální antibiotické kapky – kyselina octová, aminoglykosidy, chinolony nebo polymyxin B (Jackson & Geer, 2023; Wiegand et al., 2019). Pokud se jedná o zánět zvukovodu plísňového původu, lékař nasadí lokální antimykotika, například klotrimazol, ekonazol nebo vorikonazol (Walsh & Hanson, 2023).
Pokud se infekce rozšíří, je nutná celková antibiotická léčba – zejména u osob se zhoršenou imunitou nebo při maligní formě (Jackson & Geer, 2023; Wiegand et al., 2019).
Lékař může také odborně vyčistit ucho tzv. toaletou ucha, čímž odstraní maz, hnis i otok. Mějte také na paměti, že během léčby je důležité udržovat uši suché, nepoužívat vatové tyčinky a nepřehánět to s antibiotiky (resp. poslouchat slova svého praktického lékaře).

Neléčený zánět zevního zvukovodu
Pokud se zánět vnějšího zvukovodu neléčí, může přejít do zánětu středního ucha nebo se šířit do okolních tkání. U lidí s cukrovkou nebo oslabenou imunitou může dojít i k tzv. malignímu zánětu zvukovodu, který vyžaduje hospitalizaci a nitrožilní antibiotika.
Zanedbaný zánět může způsobit i trvalé zalehnutí ucha, tvorbu jizev nebo zúžení zvukovodu.
Je zánět zvukovodu nakažlivý?
Nemusíte se bát – zánět zvukovodu není nakažlivý. Jde o lokální infekci, která vzniká v důsledku podráždění nebo vlhkosti, nikoli přenosem mezi lidmi.
6 bodů prevence zánětu zvukovodu
-
Udržujte uši v suchu. Při vodních aktivitách používejte dobře padnoucí špunty do uší nebo koupací čepici. Po koupání uši vždy důkladně vysušte – nakloňte hlavu, otřete ručníkem nebo použijte fén na nízkou teplotu (Lipska et al., 2024; Jackson & Geer, 2023).
-
Vyhněte se poranění ucha. Nevkládejte do ucha vatové tyčinky ani jiné předměty a neškrábejte se v uchu. Nadměrné čištění může poškodit přirozenou ochrannou vrstvu kůže (Lipska et al., 2024; Jackson & Geer, 2023).
-
Používejte kyselé ušní kapky. Po kontaktu s vodou můžete použít volně dostupné kyselé kapky (např. 2% kyselinu octovou), které obnovují přirozené pH zvukovodu a zabraňují množení bakterií (Lipska et al., 2024; Jackson & Geer, 2023).
-
Pečujte o pokožku ucha. Pokud trpíte ekzémem, lupénkou nebo jinými kožními onemocněními, která narušují ochrannou bariéru zvukovodu, léčbu konzultujte s lékařem (Lipska et al., 2024; Osguthorpe & Nielsen, 2006).
-
Dbejte na kvalitu vody. Vyhýbejte se koupání ve znečištěných nebo bakteriálně kontaminovaných vodách – výrazně zvyšují riziko infekce (Lipska et al., 2024; Wang et al., 2005).
-
Choďte na preventivní prohlídky u svého praktického lékaře.
|
Vyšší riziko mají: Plavci, sportovci a lidé žijící v teplém a vlhkém klimatu – pro tyto skupiny je důsledná prevence obzvlášť důležitá (Lipska et al., 2024; , 2011; Wang et al., 2005).
Zánět zvukovodu u dětí
U dětí se zánět zvukovodu objevuje častěji než u dospělých, zejména v létě, kdy tráví hodně času ve vodě.
Rodiče většinou poznají zánět podle bolesti při dotyku ucha, svědění, zarudnutí, výtoku nebo pocitu zalehnutí. Dítě si často stěžuje, že ho „tahá“ za ucho nebo že ho bolí po koupání.
Léčba u dětí bývá obvykle jednoduchá a ambulantní – lékař nasadí lokální antibiotické kapky nebo kapky s protizánětlivou složkou, které rychle uleví od bolesti i otoku. U plísňové infekce se používají antimykotické kapky nebo masti, například s ekonazolem.
Dbejte na to, aby dítě po koupání mělo uši vždy suché, nepoužívalo žádné tyčinky a do ucha se „nešťouralo“.
Kdy vyhledat lékaře
Navštivte svého lékaře, pokud:
- bolest trvá déle než 2 dny,
- se objeví horečka nebo hnisavý výtok,
- se záněty opakují,
- jste diabetik nebo máte sníženou imunitu.
Zaregistrujte se do MOJE AMBULANCE a objednejte se na vyšetření. Můžete tak udělat přes náš web mojeambulance.cz, nebo ještě jednodušeji přes naši mobilní aplikaci Moje Ambulance. Naši praktičtí lékaři s vámi proberou možnosti léčby i prevence a pomohou vám, aby se zánět zvukovodu už neopakoval.
Často se ptáte
Co dělat při zánětu zvukovodu?
Nejlepší je objednat se ke svému praktickému lékaři, který ucho vyšetří a nasadí vhodnou léčbu – obvykle kapky s antibiotiky nebo protizánětlivými látkami. Do té doby ucho nečistěte, nevkládejte do něj vatové tyčinky ani jiné předměty a chraňte ho před vodou. Pokud máte horečku, silnou bolest nebo otok, vyhledejte lékaře co nejdříve.
Jak vznikne zánět zvukovodu?
Zánět zvukovodu nejčastěji vzniká kvůli vlhkosti nebo mechanickému podráždění. Vytváří to totiž ideální prostředí pro množení bakterií. Riziko zvyšují i kožní onemocnění (např. ekzém nebo lupénka), která narušují přirozenou ochrannou bariéru kůže.
Kdy zaberou kapky na zánět zvukovodu?
Úleva obvykle přichází už během 1–2 dnů od zahájení léčby, pokud se kapky aplikují správně. Samotný zánět většinou ustupuje do 7 až 10 dnů. Je důležité dodržet celý léčebný režim, i když bolest rychle odezní – předejdete tak návratu infekce. Pokud se stav do tří dnů nelepší, obraťte se znovu na lékaře.
Jak léčit zánět ucha doma?
Mírné příznaky můžete zvládnout klidovým režimem, suchem a šetrnou péčí o ucho. Vyhněte se vodě, plavání i čištění ucha. Na bolest můžete použít volně prodejná analgetika (např. paracetamol nebo ibuprofen) a přiložit teplý obklad. Nikdy ale nepoužívejte domácí kapky nebo oleje bez doporučení lékaře – mohou stav zhoršit. Pokud bolest trvá déle než dva dny nebo se objeví výtok či horečka, je nutné navštívit lékaře.
Doprovází zánět zvukovodu bolest?
Ano, bolest je nejčastějším příznakem zánětu zvukovodu. Může být tupá, pálivá nebo pulzující a často se zhoršuje při dotyku ucha, žvýkání nebo ležení na postižené straně. U některých pacientů se přidává i svědění, pocit zalehnutí nebo výtok z ucha. Bolest bývá nejvýraznější u akutního zánětu, ale při správné léčbě se obvykle zmírní už do 1‑2 dnů.
Mohu s plaveckým uchem plavat?
Ne. Ucho musí zůstat suché, dokud zánět zcela nevymizí.
Je zánět zvukovodu nakažlivý?
Ne, není.
Co na zánět zvukovodu nejvíc pomáhá?
Ušní kapky s antibiotiky, odborné čištění ucha a klid.
Zdravé uši = klíč k pohodě
Zánět zvukovodu sice není vážný, ale dokáže pořádně potrápit. Proto se neřiďte „babskými radami“ a přijďte raději na vyšetření.
|
Seznam použitých zdrojů:
Arsovic, N., Radivojevic, N., Jesic, S., Babac, S., Čvorović, L., & Dudvarski, Z. (2020). Malignant Otitis Externa: Causes for Various Treatment Responses. The Journal of International Advanced Otology, 16, 98 - 103. https://doi.org/10.5152/iao.2020.7709
Bojanović, M., Stalević, M., Arsić-Arsenijević, V., Ignjatović, A., Ranđelović, M., Golubović, M., Živković-Marinkov, E., Koraćević, G., Stamenkovic, B., & Otasevic, S. (2023). Etiology, Predisposing Factors, Clinical Features and Diagnostic Procedure of Otomycosis: A Literature Review. Journal of Fungi, 9. https://doi.org/10.3390/jof9060662
Halder, H., Robbani, A., Sattar, M., & Mamun, A. (2022). Pattern of Otitis Externa in ENT Outpatient Department. Integrative Journal of Medical Sciences. https://doi.org/10.15342/ijms.2022.652
Jackson, E., & Geer, K. (2023). Acute Otitis Externa: Rapid Evidence Review.. American family physician, 107 2, 145-151.
Lipska, J., Hamerska, J., Hamerska, L., Bocianiak, B., Antczak, J., Kajka, A., Fenrych, U., Wojtczak, K., Skupińska, O., & Ruta, D. (2024). Swimmer’s ear: Prevention, Diagnosis, Treatment, and Management Strategies for Athletes. Quality in Sport. https://doi.org/10.12775/qs.2024.18.53330
Osguthorpe, J., & Nielsen, D. (2006). Otitis externa: review and clinical update. South African Family Practice, 53, 223 - 229. https://doi.org/10.1080/20786204.2011.10874089
Walsh, M., & Hanson, M. (2023). Fungal Infections of the External Auditory Canal and Emerging Pathogens.. Otolaryngologic clinics of North America. https://doi.org/10.1016/j.otc.2023.06.010
Wang, M., Liu, C., Shiao, A., & Wang, T. (2005). Ear Problems in Swimmers. Journal of the Chinese Medical Association, 68, 347–352. https://doi.org/10.1016/s1726-4901(09)70174-1
Wiegand, S., Berner, R., Schneider, A., Lundershausen, E., & Dietz, A. (2019). Otitis Externa.. Deutsches Arzteblatt international, 116 13, 224-234. https://doi.org/10.3238/arztebl.2019.0224